Синдром Пархона
Синдром Пархона

Синдром Пархона, или синдром нарушения секреции антидиуретического гормона (далее — СНАДГ), — синдром, вызванный избыточным количеством вазопрессина (АДГ) в крови, относительно осмоляльности плазмы, при нормальном объеме циркулирующей крови.
Этиопатогенез
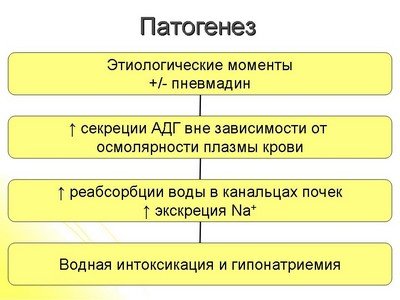
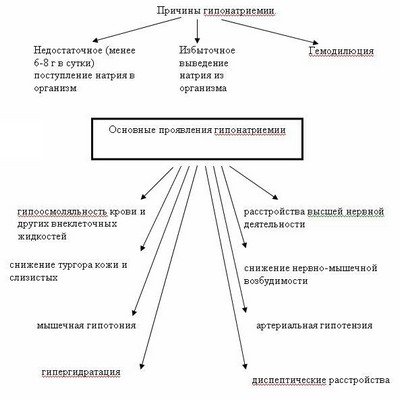
Избыток АДГ вызывает увеличенное накопление воды с нормальным выделением Na+, следствием чего является гипонатриемия, гипоосмоляльность плазмы и высокая осмоляльность мочи.
Причины:
- повреждение головного мозга (травмы, опухоли, оперативные вмешательства, воспалительные процессы, психозы),
- болезни легких (воспаление, туберкулез, гнойный плеврит, астма),
- опухоли (рак легких, желудочно-кишечного тракта, простаты, тимомы, карциноид),
- правожелудочковая сердечная недостаточность, лекарства (анальгетики, психотропные, мочегонные, цитостатики), наркотики.
Патомеханизм синдрома Пархона является комплексным; напр., опухоли могут эктопово секретировать АДГ, а при болезнях неонкологических (например., легких) секрецию АДГ стимулирует гипоксия.
Клиническая картина и типовое течение
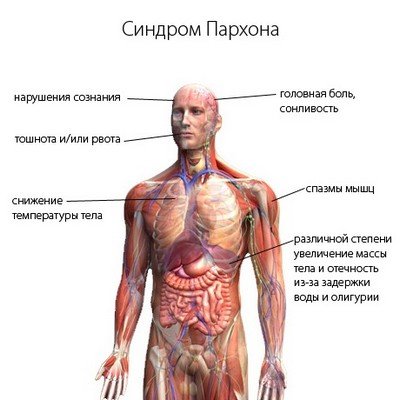
Субъективные симптомы: головная боль, апатия, тошнота и рвота, нарушение сознания, а в тяжелых случаях — кома, судороги, задержка дыхания и смерть (концентрация натрия в сыворотке 100 ммоль/л является состоянием угрозы для жизни, а в случае быстрого развития гипонатриемии уже при концентрации 120 ммоль/л могут наблюдаться опасные для жизни симптомы, обусловленные отеком мозга). Несмотря на гипонатриемию не обнаруживаются ни периферические отеки, ни гипотония (нормальный объем циркулирующей крови и равномерное распределение свободной воды во всех водных пространствах тела).
Диагностика
Необходимо определить: концентрацию натрия в сыворотке, выделение натрия с мочой и осмоляльность плазмы, с целью исключения почечной недостаточности (уролог и нефролог должны оставить свое заключение), гипокортицизма и гипотиреоза — концентрацию креатинина, кортизола утром и ТТГ в сыворотке. После исключения действия лекарственных средств (ЛС) необходимо сделать соответствующие исследования с целью выявления органической причины синдрома Пархона.
Диагностические критерии:
- Гипонатриемия (<130 ммоль/л),
- Низкая осмоляльность плазмы (<280 мОсм/кг),
- Выделение натрия с мочой >40 ммоль/л при нормальном потреблении натрия, при нормальной функции почек, надпочечников и щитовидной железы.
- Подтверждение гипо- или гиперволемии исключает диагноз.
Дифференциальный диагноз:
Хроническая гиповолемия, вызванная тиазидными мочегонными средствами, поносом или рвотой (о синдроме Пархона свидетельствует высокая натрийурия без симптомов обезвоживания), острая и хроническая почечная недостаточность, гипопитуитаризм, гипотиреоз, гипокортицизм, псевдогипонатриемия (ошибочно занижен результат определения натрия в сыворотке при тяжелой гиперлипидемии или гиперпротеинемия).
Лечение
- Ограничить употребление жидкости до 500-1000 мл/24 час.
- Увеличить употребление натрия per os, а при тяжелой гипонатремии следует вводить гипертонический раствор NaCl в/в. Концентрацию натрия в сыворотке необходимо увеличивать макс. на 1-2 ммоль/л/ч, а в течение суток не более, чем 8-12 ммоль/л. Необходимо помнить, что резкое выравнивание концентрации натрия в сыворотке грозит синдромом осмотической демиелинизации мозга. Изо- или гипертонические растворы NaCl необходимо вводить вместе с фуросемидом (1 мг/кг); а также контролировать концентрацию натрия и калия в сыворотке.