Вульвовагинальный кандидоз у ВИЧ-инфицированных
Вульвовагинальный кандидоз у ВИЧ-инфицированных
Вульвовагинальный кандидоз у ВИЧ-инфицированных встречается значительно чаще и чаще рецидивирует, но это не сопровождается повышением тяжести заболевания.
Плохой иммунный статус способствует возникновению проявлений заболевания, при этом также играет роль более частое применение антибиотиков. Возбудителем вульвовагинального микоза чаще всего являются кандиды, в типичных случаях – Candida albicans, тем не менее, наблюдается повышение частоты инфекций, вызываемых другими видами. У ВИЧ-инфицированных пациенток их доля составляет 26-27 %, второе место по частоте обнаружения занимает Candida glabrata (Schuman 1998).
Клиника
Типичные жалобы включают в себя зуд, жжение и отек половых органов, выделения беловато-желтого цвета. В дальнейшем могут возникнуть боли при половом акте, а также жжение при мочеиспускании.
К симптоматике вульвовагинального кандидоза часто присоединяется симптоматика обусловленная микозом патологий шейки матки (например, эрозии), что требует проведения лечения шейки матки и длительного наблюдения у гинеколога.
Диагностика
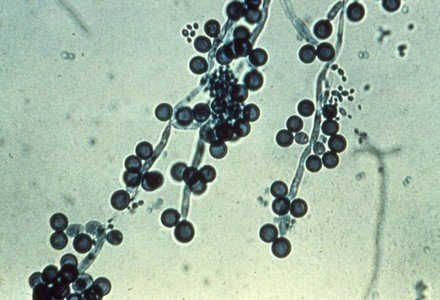
В большинстве случаев диагноз можно поставить уже во время осмотра наружных половых органов или при кольпоскопическом обследовании. На вульве и стенках влагалища обнаруживаются типичные беловатые наложения. Бимануальное обследование безболезненно. В нативном препарате, окрашенном с добавлением гидроксида калия, визуализируются псевдогифы и споры кандид. При рецидивирующем заболевании обязательно культуральное исследование. При наличии дизурии рекомендуется выполнить анализ мочи.
Лечение

Внимание: интравагинальные препараты на масляной основе могут разрушать средства контрацепции из латекса (например, презервативы)
Терапия выбора при неосложненном остром вагинальном кандидозе включает в себя местное применение азолов в течение 1-3 дней. В качестве альтернативы можно рассматривать пероральный прием триазолов, к примеру, однократный прием флуконазола в дозе 150 мг или итраконазола в дозе 2 x 200 мг. У иммунодефицитных пациентов местную терапию можно при необходимости продлить до 7 дней. Лечение полового партнера обязательно только в случае подозрения на передачу возбудителя половым путем.
При рецидивирующих вагинальных микозах можно в отдельных случаях проводить профилактику путем приема флуконазола в дозе 1×200 мг в неделю (Schuman 1997). Риск развития резистентности при этом является низким (Sobel 2001, Vazquez 2001), однако если возбудителем заболевания является нетипичный вид кандиды (не Candida albicans), напротив, нередко наблюдается развитие резистентности. В этом случае в качестве альтернативы могут назначаться итраконазол и кетоконазол.
Кристиан Хоффман, Юрген К. Рокштро